El Crohn, es una forma de enfermedad intestinal inflamatoria (EII) que puede afectar desde la boca hasta el extremo del recto (ano).
Aunque puede afectar cualquier parte del tracto digestivo comúnmente afecta la porción más baja del intestino delgado (íleon) o el intestino grueso (colon y recto).
La enfermedad de Crohn es una afección crónica y puede recurrir varias veces durante la vida. Algunas personas tienen períodos prolongados de remisión en los que no presentan síntomas. No hay manera de predecir cuándo puede aparecer un nuevo brote.
Las causas de la enfermedad de Crohn son desconocidas, la influencia genética es muy importante y aproximadamente el 20% de los enfermos tienen familiares afectados por este trastorno. Las personas afectadas tienen un sistema inmunitario que reacciona de forma exagerada ante virus o bacterias que llegan al intestino,
provocando la reacción inflamatoria de todo el grosor de las paredes intestinales.
Síntomas de la enfermedad de Crohn
Debido a que la enfermedad de Crohn puede afectar cualquier parte del intestino, los síntomas pueden ser muy distintos entre un paciente y otro.
Los más frecuentes son:
- Cólicos: dolor abdominal
- Diarrea
- Fiebre
- Pérdida de peso
- Hinchazón
- Dolor o secreción anal
- Lesiones cutáneas
- Absceso rectal
- Fisura
- Dolor de articulaciones
Pueden aparecer otros síntomas que no se vinculan exclusivamente al aparato digestivo. Son los dolores articulares o artritis, las lesiones cutáneas como las úlceras o aftas en la boca, problemas en la piel y, en menor frecuencia, pueden aparecer problemas en la vesícula o en el riñón, e inflamación ocular.
Complicaciones de la enfermedad de Crohn
La enfermedad de Crohn puede llevar a varias complicaciones mecánicas en el intestino, incluyendo la obstrucción, fístulas y abscesos.
El diagnóstico de la enfermedad se realiza mediante sospecha clínica, hallazgos radiológicos, endoscópicos e histológicos (biopsia) compatibles.
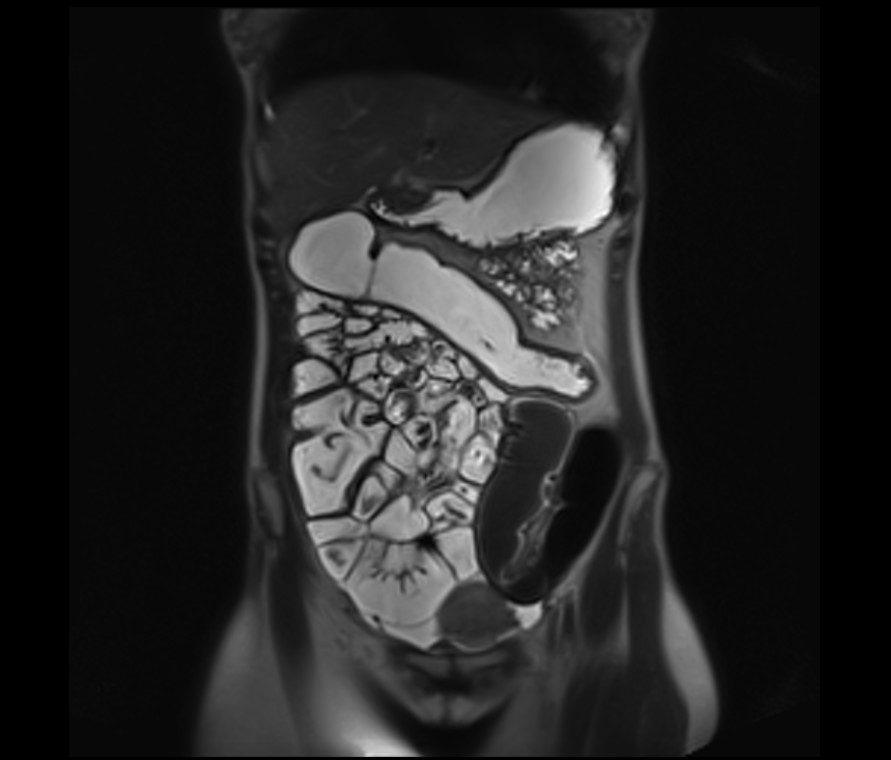
La imagen inferior corresponde a una enteroresonancia, realizada con tres tipos de contraste, Manitol para ver la luz de los intestinos, Gadolini para ver posibles captaciones, focos de infección, tumoraciones, etc y agua vía rectal para visualizar el colon. También se administra Buscapina
para reducir la movilidad de los intestinos.
En la imagen se puede observar que la porción de colon transverso y descendiente no tienen pliegues, esta es una de las características de la enfermedad en fase aguda.
Tratamiento
La Enfermedad de Crohn es distinta en cada paciente, por ello cada paciente debe recibir un tratamiento personalizado. El tratamiento farmacológico consta de distintas opciones entre las que se encuentran los fármacos salicilatos, los corticoides, los inmunomoduladores y los biológicos, este último es el llamado infliximab, que es una nueva terapia biológica, con potente efecto terapéutico, de tipo fundamentalmente antiinflamatorio.
Dieta y nutrición
No se ha demostrado que alguna dieta específica mejore o empeore los síntomas en la enfermedad de Crohn.
Sin embargo, ciertos tipos de alimentos pueden empeorar la diarrea y los gases. Para ayudar a aliviar los síntomas es conveniente:
- Consumir una alimentación variada, sana y equilibrada, incluyendo suficientes calorías, proteínas.
- Comer cantidades pequeñas de alimento a lo largo del día.
- Beber agua, consumiendo cantidades pequeñas frecuentemente a lo largo del día
- Evitar los alimentos ricos en fibra
- Evitar los alimentos grasos, fritos y las salsas
- Reducir los productos lácteos si tiene problemas para digerir las grasas de los lácteos.
- Evitar alimentos que causan gases, como las legumbres.
El día a día del enfermo de Crohn
Enterarse de que se tiene Enfermedad de Crohn puede
ser difícil, pero con el tiempo se aprende a convivir con ella.
Hay estrategias para convivir mejor con la Enfermedad de Crohn:
- Hable con su familia y amigos y deje que lo ayuden y lo apoyen.
- Lleve un amigo o pariente a la consulta médica como apoyo si lo cree necesario
- Averigüe donde queda el sanitario en restaurantes, centros comerciales, teatros y transporte público.
- Cuando viaje, lleve consigo ropa interior extra, papel higiénico o toallitas húmedas.
- Si va a realizar un viaje largo hable primero con su médico, seguramente deberá incluir una cantidad extra de medicación
- Trate de vivir su vida lo más normalmente posible, continuando las actividades que hacía antes del diagnóstico.
- Tome la medicación recetada por el médico incluso cuando se encuentre bien.
- Y lo más importante y la mejor receta: esforzarse para conseguir una actitud positiva.
Fuente y redacción: Vanessa Marina Serrano (DUE). Enfermera IMES.